Facteurs de risque
- Bas niveau socioéconomique
- Multiplicité des partenaires sexuels,
- Précocité des rapports sexuels
- Tabac
- Surtout le cancer du col est une maladie viro-induite : Rôle de l’HPV oncogène ou papillomavirus oncogène. Il met environ 10 à 15 ans à se développer après une infection persistante à papillomavirus ou HPV oncogène (l’HPV 16 ou 18 est présent dans 70 % des cas des cancers du col utérus).
Diagnostic
Il existe un Dépistage national organisé par le frottis et la recherche d’HPV entre 25 ans et 65 ans
Signes cliniques :
- métrorragies, en particulier post coitales ou provoquées,
- leucorrhées, hydrorrhée, pyorrhée
- dyspareunie,
- douleurs pelviennes et douleurs lombaires
L’examen clinique par le gynécologue (spéculum, toucher vaginal, toucher rectal) peut retrouver un gros col nécrotique avec une forme végétante, mais le col peut également être macroscopiquement normal (s’il s’agit d’une forme débutante ou d’une forme endocervicale)
Le diagnostic peut être fait lors d’une biopsie en consultation s’il s’agit d’une forme macroscopique ou lors d’une colposcopie .
Bilan radiologique
L’IRM pelvienne : permet de visualiser la lésion, détermine extension locorégionale (atteinte vaginale, paramétriale, vésicale ou rectale) , l’envahissement ganglionnaire pelvien et ou lomboaortique.
Le Scanner thoraco abdominopelvien
Le PET Scanner au F–FDG pour le bilan d’extension des lésions de plus de 4 cm
On peut demander un dosage du SCC dans les carcinomes épidermoïdes.
Facteurs pronostiques
- Le stade tumoral
- L’envahissement ganglionnaire
- La présence d’emboles
- Le type histologique (adénocarcinome versus épidermoide)
- L’âge (inférieur à 40 ans )
Gestes chirurgicaux pouvant être proposés
Traitements conservateurs de l’utérus :
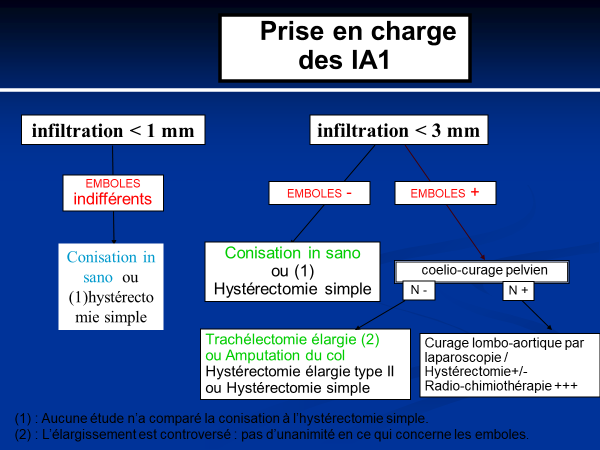
- La conisation : Elle peut être diagnostique ou thérapeutique . Il s’agit de l’ablation d’un cône que l’on enverra orienté en histologie. Il existe différentes techniques.
- L’amputation du col ou trachélectomie. Il s’agit de l’ablation de la totalité du col. Elle peut être associée à un cerclage définitif
- La Trachélectomie élargie, associant à la trachélectomie la résection des paramètres. La trachélectomie peut se faire par voie basse exclusive ou par voie coelioscopique +/-voie basse. Cette chirurgie se fait sur col restant ou dans certaines indications choisies chez une patiente jeune souhaitant garder sa fertilité.
Les hystérectomies
- Piver 1 ou hystérectomie extrafaciale
- Piver 2 ou modified radical hysterectomy ou wertheim classique
- Piver 3 ou radical hysterectomy ou wertheim meigs ou vrai wertheim
- Piver 4 ou intervention de magara
- Piver 5
L’indication du type d’hystérectomie dépend du stade de la lésion, de la présence ou non d’un traitement radiochimiothérapique préalable, et de la dose d’irradiation. La complexité de la chirurgie dépend bien entendu de l’étendue de la lésion initiale, des traitements préalables, de la réponse aux traitements, de l’élargissement nécessaire. Les complications principalement urologiques (urétérales) dépendent de la complexité de la chirurgie et de l’association à la radiothérapie.
Quid de la conservation annexielle ?
Les carcinomes épidermoides sont responsables de 0.5 % de métastases ovariennes, à contrario, des adénocarcinomes responsables de 1-6 % de métastases ovariennes
Facteurs de risque de métastases ovariennes : (Sakuragi Cancer 2000)
- Tumeurs supérieures à 2 cm
- Adénocarcinomes
- Atteinte paramétriale
- Emboles vasculaires
Les exantérations pelviennes
- Antérieure
- Cystectomie avec dérivation urinaire continente ou non
- Postérieure
- Résection rectale ou rectosigmoidienne et rétablissement de la continuité par une anastomose colorectale basse
- Totale
La lymphadénectomie
Elle est idéalement pratiquée en coelioscopie . Elle permet une stadification ganglionnaire pelvienne (pour les petits cancers du col) et lomboaortique (pour les gros cancers du col supérieurs à 4 cm). Elle a un rôle pronostic. Son rôle thérapeutique est discutable .
Etant donné le faible envahissement des petits cancers, la technique du ganglion sentinelle a été proposée. Elle permet de connaître le statut ganglionnaire en limitant les complications d’un curage complet .
Les indications chirurgicales
Les indications formulées ci après dépendent des « écoles « de chirurgie, de radiothérapie, et varient suivant les lieux de prise en charge. Il ne s’agit que d’une proposition de prise en charge .Tous les dossiers de patientes présentant un cancer du col doivent être discutés en réunion de concertation pluridisciplinaire (RCP).
Prise en charge des patientes présentant une tumeur de moins de 4 cm
On pourrait proposer une stadification ganglionnaire pelvienne. Si elle est négative , une curiethérapie puis une colpohystérectomie élargie . Si elle est positive, un curage lomboaortique , une curiethérapie et une association radiochimiothérapique exclusive.
Pour les patientes présentant un adénocarcinome, ou les patientes présentant un résidu post traitement, l’hystérectomie de clôture plus ou moins élargie resterait indiquée.
Prise en charge des patientes présentant une tumeur de plus de 4 cm.
Il est classique de proposer une stadification ganglionnaire lomboaortique en cas de pet scanner négatif, puis un traitement radiochimiothérapique exclusif.
Pour les patientes présentant un adénocarcinome, ou les patientes présentant un résidu post traitement, l’hystérectomie de clôture plus ou moins élargie resterait indiquée .
En cas de positivité des ganglions lomboaortiques, l’irradiation peut être étendue en région lomboaortique.
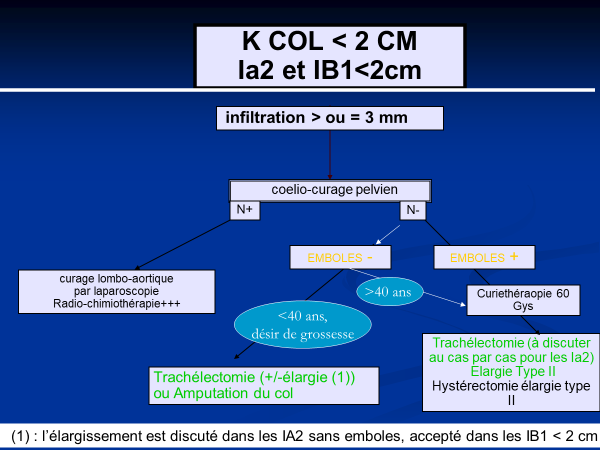
Indication des trachélectomies
Elle a été proposée pour la première fois par Daniel Dargent en 1994, permettant la conservation de la fertilité pour les patientes jeunes présentant un cancer du col sous certaines conditions : Tumeur de moins de 2cm IB1, IA2 sans emboles , Ganglions iliaques externes négatifs à l’extemporané avec une Marge de recoupe isthmique négative
Elle implique donc la conservation de l’utérus et des ovaires avec une absence d’irradiation ovarienne.
Elle peut être pratiquée en voie basse, ou en coelioscopie . Les patientes doivent être informées des risques obstétricaux (50% de grossesse avec enfant vivant, taux de fausses couches tardives multiplié par 2 et grande prématurité) de la nécessité de césarienne (cerclage définitif), du risque de récidive, de la nécessité d’hystérectomie une fois les grossesses obtenues.
Complications De La Chirurgie
Ce sont les complications classiques de la chirurgie pelvienne, d’autant plus fréquentes, que le pelvis a été antérieurement irradié :
Hémorragies, occlusion , risque de plaie vésicale, urétérale , en particulier en cas d’hystérectomie complexe , élargie, risque de plaie digestive.
Une complication particulière à l’hystérectomie élargie : le risque de dysurie , lié à la blessure des nerfs hypogastriques . La coelioscopie , et en particulier la chirurgie coeliorobotique ,grâce à une vision améliorée permet de limiter ces lésions en permettant la conservation de ces nerfs « nerve sparing » tout en ne sacrifiant pas la radicalité du geste nécessaire .
Il y a également toutes les complications liées aux curages, qui peuvent altérer grandement la qualité de vie de ces patientes. Lymphocèles, (= poche de lymphe. symptomatiques dans 20% des cas, se résorbant spontanément dans 80% des cas), qui peuvent également se surinfecter, qu’on peut parfois être amenés à ponctionner sous contrôle radiologique.
Les lymphoedèmes. Avec risque de surinfection, responsables d’une gêne fonctionnelle et esthétique. Ces complications sont liés à la chirurgie des curages, majorées par la radiothérapie.
La technique du ganglion sentinelle dans les cas précoces de cancer du col limite ces complications
Surveillance
La surveillance doit être à vie.
Pendant 2 ans, tous les 3 à 4 mois
Entre 2 ans et 5 ans : tous les 6 mois
Après 5 ans : tous les ans
Surveillance clinique du fond vaginal.
Le frottis vaginal, a un intérêt discutable.
Le dosage des marqueurs tumoraux SCC (carcinome épidermoide), ACE, CA 125 (adénocarcinome) peut être proposé.
Les examens complémentaires : scanner TAP, IRM pelvienne, Pet scanner n’ont pas vraiment d’indication systématique dans le suivi en absence de signes d’appel
Traitement hormonal substitutif (THS)
THS non contre-indiqué, à discuter en cas d’adénocarcinome